A cikkből megtudhatja a nők kismedencei varikózus vénáinak jellemzőit - ez a kismedencei régió vénáinak deformációja a belső és külső nemi szervek véráramlásának károsodásával.
Általános információ
A szakirodalomban a kismedencei visszértágulatot „medencei pangásos szindróma", „női varicocele", „krónikus kismedencei fájdalom szindróma" néven is említik. A kismedencei visszér előfordulása az életkorral arányosan növekszik: a 17 év alatti lányok 19, 4%-áról a perimenopauzás nők 80%-ára. Leggyakrabban a kismedencei vénák patológiáját a reproduktív időszakban diagnosztizálják a 25-45 év közötti betegeknél.
Az esetek túlnyomó többségében (80%) a varikózus átalakulás a petefészek vénáit érinti, és rendkívül ritkán (1%) figyelhető meg a méh széles szalagjának vénáiban. A modern orvosi megközelítés szerint a VVMT kezelését nem annyira nőgyógyászati, hanem elsősorban flebológiai szempontból kell elvégezni.
A patológia kiváltó okok
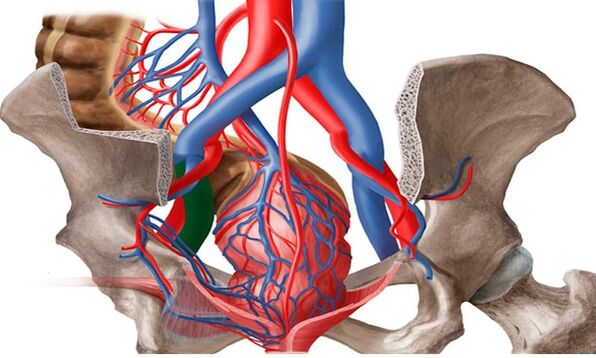
A kismedencei szervek varikózus vénái alatt a nőknél az orvosok megértik az érfalak szerkezetének megváltozását, amely a betegség más típusaira jellemző - gyengülést, majd nyújtást és "zsebek" kialakulását, amelyekben a vér stagnál. Rendkívül ritkák azok az esetek, amikor csak a kismedencei szervek ereit érintik. A betegek körülbelül 80% -ánál ezzel a formával együtt az inguinalis vénák, az alsó végtagok ereinek varikózisának jelei vannak.
A kismedencei visszér előfordulása a nőknél a legkifejezettebb. Ennek oka az anatómiai és élettani sajátosságok, amelyek a vénás falak gyengülésére utalnak:
- hormonális ingadozások, beleértve a menstruációs ciklussal és a terhességgel kapcsolatos ingadozásokat;
- fokozott nyomás a kismedencében, ami a terhességre jellemző;
- a vénák aktívabb vérrel való feltöltésének időszakai, beleértve a ciklikus menstruációs időszakokat is, terhesség alatt, valamint szex közben.
Mindezek a jelenségek a varikózist kiváltó tényezők kategóriájába tartoznak. És kizárólag a nőknél találhatók meg. A legtöbb beteg szembesül a kismedencei visszérrel a terhesség alatt, mivel a provokáló tényezők egyidejűleg rétegződnek. A statisztikák szerint a férfiak körében a kis medence varikózisa 7-szer ritkább, mint a szebbik nemnél. Többféle provokáló tényezővel rendelkeznek:
- hipodinamia - az alacsony fizikai aktivitás hosszú távú megőrzése;
- fokozott fizikai aktivitás, különösen a súlyok húzása;
- elhízottság;
- elegendő rost hiánya az étrendben;
- gyulladásos folyamatok az urogenitális rendszer szerveiben;
- szexuális zavarok vagy a szexuális kapcsolat tudatos megtagadása.
A genetikai hajlam a kismedence belsejében található plexusok patológiájához is vezethet. A statisztikák szerint a perineum és a kismedencei szervek varikózisát leggyakrabban olyan nőknél diagnosztizálják, akiknek rokonai szenvedtek ettől a betegségtől. Az első változások bennük serdülőkorban, pubertáskor figyelhetők meg.
Azoknál a nőknél, akiknél a medencei erek érintettek, a lágyéki varikózis kialakulásának legnagyobb kockázata azoknál a betegeknél figyelhető meg, akik a test más részein vénás patológiában szenvednek. Ebben az esetben a vénák veleszületett gyengeségéről beszélünk.
Etiopatogenezis
A proktológusok úgy vélik, hogy a következő fő okok mindig hozzájárulnak a VVP előfordulásához: billentyűelégtelenség, vénás elzáródás és hormonális változások.
A kismedencei vénás pangás szindróma a vénás billentyűk veleszületett hiánya vagy elégtelensége miatt alakulhat ki, amit a múlt századi anatómiai vizsgálatok tártak fel, és ezt a mai adatok is megerősítik.
Azt is megállapították, hogy a betegek 50%-ánál a varikózis genetikai eredetű. A FOXC2 volt az egyik első azonosított gének, amelyek kulcsszerepet játszanak a VVP kialakulásában. Jelenleg a betegség kialakulása és a génmutációk (TIE2, NOTCH3), a thrombomodulin szint és a 2-es típusú transzformáló növekedési faktor β közötti összefüggést határozták meg. Ezek a tényezők hozzájárulnak magának a szelepnek vagy a vénás falnak a szerkezetének megváltozásához - mindez a szelep szerkezetének meghibásodásához vezet; a véna megnagyobbodása, ami a billentyűműködés megváltozását okozza; progresszív refluxra és végső soron a visszérre.
A betegség kialakulásában fontos szerepet játszhat a kötőszöveti diszplázia, amelynek morfológiai alapja a különböző típusú kollagéntartalom csökkenése vagy a köztük lévő arány megsértése, ami a vénák erejének csökkenéséhez vezet. .
A VVP előfordulása egyenesen arányos a hormonális változások mértékével, amelyek különösen a terhesség alatt jelentkeznek. Terhes nőknél a kismedencei vénák kapacitása 60%-kal nő a kismedencei erek terhes méh általi mechanikai összenyomása és a progeszteron értágító hatása miatt. Ez a vénás tágulás a szülés után egy hónapig fennáll, és vénás billentyű meghibásodást okozhat. Emellett a terhesség alatt megnő a méh tömege, helyzetváltozásai következnek be, ami a petefészek vénák megnyúlását, majd vénás pangást okoz.
A kockázati tényezők közé tartozik még az endometriózis és a női reproduktív rendszer egyéb gyulladásos betegségei, az ösztrogénterápia, a terhes nők kedvezőtlen munkakörülményei, amelyek közé tartozik a nehéz fizikai munka és a hosszan tartó kényszerhelyzet (ülő vagy álló) a munkanap során.
A kismedencei visszér kialakulását a kismedencei vénáiból való kiáramlás anatómiai sajátosságai is elősegítik. A petefészek vénák átmérője általában 3-4 mm. A bal oldali hosszú és vékony petefészekvéna a bal oldali vesevénába, a jobb oldalon pedig az alsó vena cavaba folyik. Normális esetben a bal vese véna az aorta előtt és a felső mesenterialis artéria mögött található. Az aorta és a felső mesenterialis artéria közötti élettani szög körülbelül 90°.
Ez a normál anatómiai helyzet megakadályozza a bal vese véna összenyomódását. Átlagosan az aorta és a felső mesenterialis artéria közötti szög felnőtteknél 51 ± 25 °, gyermekeknél - fiúknál 45, 8 ± 18, 2 ° és lányoknál 45, 3 ± 21, 6 °. Ha a szög 39, 3 ± 4, 3 ° -ról 14, 5 ° -ra csökken, aorto-mesenterialis kompresszió vagy diótörő szindróma lép fel. Ez az úgynevezett anterior, vagyis valódi diótörő szindróma, amelynek klinikai jelentősége a legnagyobb. A hátsó diótörő szindróma ritkán fordul elő olyan betegeknél, akiknél a distalis bal vesevéna retroaortikus vagy gyűrűs elrendeződése van. A proximális vénás ágy elzáródása nyomásnövekedést okoz a vesevénában, ami a bal petefészek vénában renoovariális reflux kialakulásához vezet krónikus kismedencei vénás elégtelenség kialakulásával.
May-Turner-szindróma - a bal oldali közös csípővéna összenyomódása a jobb közös csípőartéria által - szintén a medencei varikózus vénák egyik etiológiai tényezője. Az esetek legfeljebb 3% -ában fordul elő, gyakrabban fordul elő nőknél. Jelenleg a sugár- és endovaszkuláris képalkotó módszerek gyakorlatba való bevezetése miatt egyre gyakrabban észlelik ezt a patológiát.
Osztályozás
A varikózus vénák a következő formákra oszthatók:
- A varikózis elsődleges típusa: a medence ereinek növekedése. Ennek oka a kétféle billentyű-elégtelenség: szerzett vagy veleszületett.
- A kismedencei vénák megvastagodásának másodlagos formáját kizárólag nőgyógyászati betegségek (endometriózis, neoplazmák, policisztás) jelenlétében diagnosztizálják.
A medence visszerek fokozatosan alakulnak ki. Az orvosi gyakorlatban a betegség kialakulásának több fő szakasza van. A szövődmények jelenlététől és a betegség terjedésétől függően különböznek:
- Első fokozat. A petefészek vénabillentyűinek szerkezetében bekövetkező változások örökletes okokból vagy szerzett okokból következhetnek be. A betegséget a vénák átmérőjének 5 mm-re történő növekedése jellemzi. A bal petefészek külső részei kifejezett kiterjedéssel rendelkeznek.
- Másodfokú. Ezt a fokozatot a patológia terjedése és a bal petefészek károsodása jellemzi. A méh és a jobb petefészek vénái is kitágulhatnak. A tágulási átmérő eléri a 10 mm-t.
- Harmadik fokozat. A vénák átmérője akár 1 cm-re is megnő. A vénák tágulása a jobb és a bal petefészekben egyaránt megfigyelhető. Ez a szakasz a nőgyógyászati jellegű kóros jelenségek következménye.
Lehetőség van a betegség osztályozására is a kialakulásának elsődleges oka alapján. Létezik primer fokozat, amelyben a tágulást a vénás billentyűk hibás működése okozza, és egy másodlagos fokozat, amely krónikus női betegségek, gyulladásos folyamatok vagy onkológiai jellegű szövődmények következménye. A betegség mértéke az anatómiai jellemzőtől függően változhat, amely jelzi az érrendszeri rendellenesség helyét:
- Kaszton belüli rengeteg.
- Vulva és perineális.
- Kombinált formák.
Tünetek és klinikai megnyilvánulások
A nőknél a kismedencei varikózist súlyos, de nem specifikus tünetek kísérik. Ennek a betegségnek a megnyilvánulásait gyakran nőgyógyászati rendellenességek jeleinek tekintik. Az ágyéki visszér fő klinikai tünetei a kismedencei ereket érintő nőknél:

- Nem menstruációs fájdalom az alsó hasban. Intenzitásuk a vénás károsodás stádiumától és a folyamat mértékétől függ. A kismedence I. fokú visszértágulatára időszakos, enyhe, a hát alsó részéig terjedő fájdalom jellemző. A későbbi szakaszokban a hasban, a perineumban és a hát alsó részén érezhető, hosszú és intenzív.
- Bőséges nyákos váladékozás. Az úgynevezett leucorrhoea nem kellemetlen szagú, nem változtatja meg a színét, ami fertőzésre utalna. A ciklus második fázisában a kisülés mennyisége növekszik.
- A premenstruációs szindróma és a dysmenorrhoea fokozott tünetei. A nők fájdalma már a menstruáció kezdete előtt fokozódik, egészen a járási nehézségekig. A menstruációs vérzés során elviselhetetlenné válhat, átterjedhet az egész kismedencei régióra, a gátra, a hát alsó részére, sőt a combokra is.
- A nők lágyéki visszérének másik jellegzetes jele a szexuális közösülés során fellépő kellemetlen érzés. A szeméremtestben és a hüvelyben érezhető, és tompa fájdalomként jellemzik. A közösülés végén megfigyelhető. Ezenkívül a betegséget fokozott szorongás, ingerlékenység és hangulati ingadozások kísérik.
- A férfiak kismedencei varikózisaihoz hasonlóan az ilyen diagnózisú betegek női részében a szex iránti érdeklődés fokozatosan eltűnik. A diszfunkció oka az állandó kényelmetlenség és a nemi hormonok termelésének csökkenése. Egyes esetekben meddőség léphet fel.
Műszeres diagnosztika
A varikózis diagnosztizálását és kezelését phlebológus, érsebész végzi. Jelenleg az új technológiáknak köszönhetően megnőtt a VVP észlelési eseteinek száma. A CPP-s betegek vizsgálata több szakaszban történik.
- Az első szakasz a nőgyógyász által végzett rutin vizsgálat: anamnézis felvétele, kézi vizsgálat, a kismedencei szervek ultrahangvizsgálata (más patológiák kizárására). Az eredmények alapján egy proktológus, urológus, neurológus és más kapcsolódó szakemberek vizsgálatot írnak elő.
- Ha a diagnózis nem egyértelmű, de fennáll a VVPT gyanúja, a második szakaszban a kismedencei vénák ultrahangos angioscanning-jét (USAS) végezzük. Ez egy non-invazív, rendkívül informatív szűrődiagnosztikai módszer, amelyet minden VVPT-gyanús nőnél alkalmaznak. Ha korábban úgy gondolták, hogy elég csak a kismedencei szerveket megvizsgálni (a vénavizsgálatot nehezen hozzáférhetőnek és opcionálisnak tartották), akkor jelenleg a kismedencei vénák ultrahangvizsgálata kötelező vizsgálati eljárás. A módszer segítségével az átmérők, a vénákban a véráramlás sebességének mérésével megállapítható a kismedencei visszér kialakulása, és előzetesen kideríthető, hogy mi a vezető patogenetikai mechanizmus - a vénák meghibásodása. a petefészek vénák vagy vénás elzáródás. Ezt a módszert a VVPT konzervatív és sebészeti kezelésének dinamikus értékelésére is használják.
- A kutatást transzvaginálisan és transzabdominálisan végzik. A parametrium vénái, az ágyékszerű plexusok és a méh vénák transzvaginálisan láthatók. Különböző szerzők szerint a nevezett lokalizáció ereinek átmérője 2, 0-5, 0 mm (átlagosan 3, 9 ± 0, 5 mm), i. e. legfeljebb 5 mm, és az íves vénák átlagos átmérője 1, 1 ± 0, 4 mm. Az 5 mm-nél nagyobb átmérőjű vénák kitágultnak minősülnek. A vena cava inferior, a vénák csípői, a bal vese véna és a petefészek vénák vizsgálata transzabdominálisan történik a thromboticus tömegek és az extravazális kompresszió kizárása érdekében. A bal vesevéna hossza 6-10 mm, átlagos szélessége 4-5 mm. Normális esetben a bal vesevéna azon a helyen, ahol áthalad az aortán, kissé ellaposodik, de a keresztirányú átmérője 2-2, 5-szeres csökkenése következik be a véráramlás jelentős felgyorsulása nélkül, ami biztosítja a normális kiáramlást anélkül, hogy növelné a nyomást a pretenotikusban. zóna. A kóros kompresszió hátterében lévő véna szűkülete esetén az átmérője jelentősen csökken - 3, 5-4-szeresére, és a véráramlás felgyorsul - 100 cm / s felett. Ennek a módszernek a szenzitivitása és specificitása 78, illetve 100%.
- A petefészek vénák vizsgálata a kismedencei vénák kötelező vizsgálata közé tartozik. Az elülső hasfal mentén, az egyenes hasizom mentén helyezkednek el, kissé oldalirányban a csípővénákhoz és artériákhoz képest. Az USAS-ben a petefészek-vénás elégtelenség jele az 5 mm-nél nagyobb átmérőjű, retrográd véráramlás jelenléte. A teljes kivizsgáláshoz, a relapszusok megelőzéséhez és a helyes kezelési taktikához az alsó végtagok vénáinak, a perineumnak, a szeméremtestnek, a belső combnak és a gluteális régiónak ultrahangos vizsgálatát kell végezni.
- Az orvosi technológia fejlődése új diagnosztikai módszerek alkalmazásához vezetett. A harmadik szakaszban a diagnózis ultrahangos ellenőrzése után sugárdiagnosztikai módszereket alkalmaznak annak megerősítésére.
- A kismedencei flebográfia szelektív kétoldali radiopaque ovarycográfiával a sugárinvazív diagnosztikai módszerek egyike, amelyet csak kórházi körülmények között végeznek. Ezt a módszert régóta a diagnosztikai "arany standardnak" tekintik a tágulás értékelésére és a medencei vénák billentyűelégtelenségének kimutatására. A módszer lényege, hogy röntgenberendezés vezérlése mellett kontrasztanyagot juttatnak be az egyik fő vénába (jugularis, brachialis vagy femoralis) behelyezett katéteren keresztül a csípő-, vese- és petefészekvénákba. Így lehetőség nyílik a petefészek vénák szerkezetének anatómiai változatainak azonosítására, az ivarmirigy- és kismedencei vénák átmérőjének meghatározására.
- Az ivarmirigyvénák retrográd kontrasztja a Valsalva-teszt magasságában a billentyű-elégtelenség patognómikus angiográfiás jeleként szolgál az éles tágulás, illetve a kanyargósság vizualizálásával. Ez a legpontosabb módszer a May-Turner-szindróma, az iliaca és a vena cava inferior tromboflebitikus elváltozásainak kimutatására.
- A bal vese véna összenyomásakor perirenális vénás kollaterálisokat határoznak meg retrográd vérrel a gonadális vénákba, kontraszt stagnálást a vese vénában. A módszer a bal vese és a vena cava inferior közötti nyomásgradiensét méri. Általában 1 Hgmm. Művészet . ; gradiens 2 Hgmm. Art. , enyhe tömörítést javasolhat; 3 Hgmm-nél nagyobb gradienssel. Művészet. aorto-mesenterialis kompressziós szindrómával diagnosztizálható a bal vese vénájának magas vérnyomása, és a gradiens> 5 Hgmm. Művészet. a bal vesevéna hemodinamikailag jelentős szűkületének számít. A nyomásgradiens meghatározása fontos eleme a diagnosztikának, hiszen értékeitől függően a kismedencei vénákon lényegesen eltérő műtéti beavatkozásokat terveznek, ami a modern körülmények között nagyon fontos. Jelenleg ez a vizsgálat (normál nyomásgradiens mellett) terápiás célokra – petefészekvénák embolizálására – használható.
- A következő besugárzási módszer a kismedencei vénák emissziós számítógépes tomográfiája in vitro jelölt eritrocitákkal. Jellemzője a jelölt eritrociták lerakódása a medence vénáiban és az ivarmirigy vénák megjelenítése, lehetővé teszi a kismedence varikózus plexusainak és a kitágult petefészekvénák különböző pozíciókban történő azonosítását, a medence vénás pangásának mértékét, a vér visszafolyását a medencei vénák a lábak és a perineum saphena vénáiba. Normális esetben a petefészek vénák nem kontrasztosak, a radiofarmakon felhalmozódása a vénás plexusokban nem figyelhető meg. A kismedence vénás pangása mértékének objektív értékeléséhez a medence vénás pangási együtthatóját számítják ki. De ennek a módszernek vannak hátrányai is: invazivitás, viszonylag alacsony térbeli felbontás, a vénák átmérőjének pontos meghatározásának lehetetlensége, ezért jelenleg nem olyan gyakran alkalmazzák a klinikákon.
- A videó laparoszkópos vizsgálat értékes eszköz a nem diagnosztizáltak értékelésében. Más módszerekkel kombinálva segíthet meghatározni a fájdalom okait és előírni a megfelelő kezelést. A petefészek régióban a kismedence visszéreivel a méh kerek és széles szalagjai mentén a vénák cianotikus, kitágult erek formájában, elvékonyodott és feszült falúak formájában jeleníthetők meg. Ennek a módszernek az alkalmazását jelentősen korlátozzák a következő tényezők: retroperitoneális zsírszövet jelenléte, a varikózisok csak korlátozott területen történő felmérésének lehetősége, valamint a vénákon keresztüli reflux meghatározásának lehetetlensége. Jelenleg ennek a módszernek az alkalmazása diagnosztikailag indokolt multifokális fájdalom gyanúja esetén. A laparoszkópia az esetek 66%-ában lehetővé teszi a CPP okainak, például az endometriózis vagy összenövések gócainak megjelenítését.
A terápia jellemzői
A kis medence varikózus vénáinak teljes körű kezelésére a nőnek be kell tartania az orvos összes ajánlását, és változtatnia kell az életmódján. Mindenekelőtt a terhelésekre kell figyelni, ha túl magasak, akkor csökkenteni kell, ha a beteg túlzottan ülő életmódot folytat, sportolni kell, gyakrabban kell sétálni stb.
A visszérbetegségben szenvedőknek erősen javasolt az étrend módosítása, minél kevesebb gyorsétel (sült, füstölt, édes nagy mennyiségben, sós stb. ), alkohol, koffein fogyasztása. Jobb előnyben részesíteni a zöldségeket és gyümölcsöket, a tejtermékeket, a gabonaféléket.
Ezenkívül a betegség előrehaladásának megelőzésére és gyógyászati célokra az orvosok kompressziós fehérnemű viselését írják elő a varikózisos betegek számára.
Gyógyszerek
Az ERCT terápia számos fontos pontot foglal magában:
- megszabadulni a vénás vér fordított áramlásától;
- a betegség tüneteinek enyhítése;
- az érrendszeri tónus stabilizálása;
- javult a vérkeringés a szövetekben.
A varikózus vénákra való készítményeket tanfolyamokon kell venni. A többi, fájdalomcsillapító szerepet betöltő gyógyszert kizárólag fájdalmas roham idején szabad inni. A hatékony terápia érdekében az orvos gyakran előírja a következő gyógyszereket:
- fleboprotektorok;
- enzimkészítmények;
- gyógyszerek, amelyek enyhítik a varikózus vénák gyulladásos folyamatait;
- tabletták a vérkeringés javítására.
Operatív kezelés
Érdemes felismerni, hogy a konzervatív kezelési módszerek elsősorban a varikózis kezdeti szakaszában adnak igazán látható eredményeket. Ugyanakkor a probléma alapvetően megoldható és a betegség teljesen megszüntethető csak műtéttel. A modern gyógyászatban a varikózisok sebészeti kezelésének számos változata létezik, vegye figyelembe a leggyakoribb és leghatékonyabb műtéti típusokat:
- vénák embolizációja a petefészekben;
- szkleroterápia;
- a méhszalagok műanyaga;
- a megnagyobbodott vénák eltávolítása laparoszkópiával;
- vénák szorítása a kismedencében speciális orvosi klipekkel (levágás);
- crossectomia - vénák lekötése (amelyet a kismedencei szervek mellett az alsó végtagok edényei is érintenek).
Terhesség alatt a kismedencei visszértágulat tüneti terápiája csak lehetséges. Javasoljuk kompressziós harisnya viselését, érsebész javaslatára flebotonikát. A II-III trimeszterben a perineum varikózus vénák phlebosclerosisa végezhető. Ha a visszértágulat miatt a spontán szülés során nagy a vérzésveszély, akkor a műtéti szülés mellett kell dönteni.
Fizikoterápia
A női varikózus vénák kezelésére szolgáló fizikai aktivitás rendszere gyakorlatokból áll:
- "Bicikli". Hanyatt fekszünk, kezünket a fejünk mögé fektetjük, vagy a test mentén helyezzük el. Lábainkat felemelve körkörös mozdulatokat végzünk velük, mintha biciklin pedáloznánk.
- "Nyír". Leülünk arccal felfelé bármilyen kemény, kényelmes felületre. Emelje fel a lábát, és óvatosan indítsa el őket a feje mögött. Támassza meg az ágyéki régiót a kezével és tegye a könyökét a padlóra, lassan egyenesítse ki a lábát, emelje fel a testet.
- "Olló". A kiindulási helyzet hátul van. Emelje fel a zárt lábakat kissé a padló szintje fölé. Az alsó végtagokat oldalra terítjük, visszatesszük és megismételjük.
Lehetséges szövődmények
Miért veszélyesek a kismedencei visszér? A betegség következő következményeit gyakran rögzítik:
- a méh, függelékeinek gyulladása;
- méhvérzés;
- rendellenességek a hólyag munkájában;
- vénás trombózis kialakulása (kis százalékban).
Profilaxis
Annak érdekében, hogy a kismedencei visszér a lehető leghamarabb eltűnjön, és a jövőben ne ismétlődhessen meg a kismedencei szervek patológiája, érdemes betartani az egyszerű megelőző szabályokat:
- naponta végezzen gimnasztikai gyakorlatokat;
- megakadályozza a székrekedést;
- tartsa be az étrendet, amelyben növényi rostnak kell jelen lennie;
- ne maradjon hosszú ideig egy helyzetben;
- vegyen kontrasztzuhanyt a perineumból;
- hogy a visszerek ne jelenjenek meg, érdemes kivételesen kényelmes cipőt és ruhát viselni.
A kismedencei visszér kialakulásának és progressziójának csökkentését célzó megelőző intézkedések főként az életmód normalizálására korlátozódnak.




































